T & D® - MEDICINA
CÂNCER DE PRÓSTATA




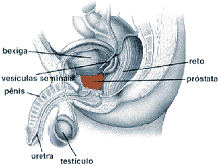
Próstata Exame Próstata Normal Próstata Aumentada
Hiperplasia Prostática Benigna (HPB):
Características:
a. Ocorre em mais de 50% dos homens com mais de 50 anos de idade; em mais de 80% dos homens com mais de 70 anos de idade
b. Hiperplasia do tecido normal
c. Apresenta freqüentemente focos de tecido claramente neoplásticos (detectados apenas na autópsia)
d. Acompanhada de pequenos aumentos dos níveis de PSA (mais de 95% dos casos apresentam níveis inferiores a 10)
Sintomas:
a. Obstruçăo, fluxo urinário lento
b. Aumento do volume prostático
c. Maior risco de infecçăo prostática
Tratamento
a. Cirurgia - geralmente TUPR (prostatectomia transuretral) ou prostatectomia radical
b. Agentes bloqueadores alfa-adrenérgicos periféricos (por exemplo, terazonsina, doxazosina)
c. Terapia antiandrogęnia - Finasterida 5 mg por via oral por dia
B. Fatores de Risco de Carcinoma
1. Idade
a. Mais de 50 anos de idade no momento da autópsia: 10%+ para CA
b. Mais de 80 anos de idade no momento da autópsia: 70%+ para CA
2. Níveis de testosterona (elevados)
a. Maior incidęncia em negros
b. Menor incidęncia em asiáticos
3. Prevalęncia de CA prostático clínico de aproximadamente 7% em geral
a. ~ 35.000 mortes por ano devido a CA prostático
b. ~ 140.000 casos novos por ano
4. Câncer de Próstata Clinicamente Insignificante
a. O objetivo é o prognóstico pré-operatória de tipos de câncer com baixo potencial de morbidade/mortalidade
b. A grande maioria dos casos de câncer insignificante săo de tamanho < 20 cm3 no momento da morte do portador
c. O volume do câncer no momento da autópsia, junto com o grau do tumor, săo os principais fatores de prognóstico
d. Expectativa de vida do paciente é também importante ao se considerar a possibilidade de instaurar tratamento agressivo
e. A maior parte dos pacientes submetidos a prostatectomia radical no meado da década de 90 apresentam câncer significativo
C. Diagnóstico
1. Exame retal uma vez por ano para todos os homens com mais de 40 anos de idade
a. Sensibilidade: ~ 50%
b. Especificidade: ~ 94%
2. Níveis séricos de PSA (ver abaixo também)
a. O objetivo é detectar neoplasmas prostáticos confinados ao órgăo que possam ser removidos e curados
b. O PSA parece aumentar a detecçăo desses neoplasmas.
c. É consideravelmente mais sensível e específico do que o Exame de Toque Retal (DRE)
d. O nível de PSA é elevado na prostatite, na HPB e em outras doenças benignas
3. Ultra-sonografia Transretal
a. Toda massa prostática suspeita
b. Avaliar qualquer leitura elevada de PSA
c. Năo detecta lesőes isoecóicas (~ 10% dos CA's); detecta lesőes hipoecóicas de mais de 5 mm
d. ~ 20% das áreas hipoecóicas detectadas na próstata săo cancerosas
e. Năo desempenha nenhum papel na triagem da populaçăo geral.
4. Biopsia
a. Em geral guiada por ultra-som
b. Dispensa o uso de anestesia agora que já foi introduzida a nova agulha de calibre 18 / pistola transretal
c. Múltiplas amostras săo coletadas
D. Antígeno Específico da Próstata (PSA)
1. Atualmente a sua utilizaçăo como forma de triagem de todos os homens é motivo de muita controvérsia
2. Em geral, o PSA em níveis > 10 apresenta sensibilidade de ~65% e especificidade de ~ 97% no diagnóstico do câncer de próstata
a. O uso de intervalos de referęncia específicos da idade aumenta a sensibilidade e especificidade do teste de PSA
b. Correçőes por volume (isto é, densidade do PSA) aumenta a sensibilidade a especificidade do teste
3. ACS atualmente recomenda que todos os homens com mais de 50 anos de idade meçam os níveis de PSA uma vez por ano (se a expectativa de vida for superior a 10 anos)
4. PSA em níveis > 10 apresentam especificidade > 95% no diagnóstico do câncer de próstata metastático
5. PSA em níveis de 4 - 10 devem ser acompanhados a cada 6 meses
a. Geralmente indicam a presença de doença local de tamanho considerável
b. PSA em níveis > 4 constitui um prognóstico com 46% de sensibilidade de desenvolvimento de câncer nos próximos 10 anos
c. Ao longo de 4 anos, uma única mediçăo de PSA em nível > 4 possui sensibilidade de 73% na detecçăo de todo tipo de câncer e de 87% na detecçăo de câncer agressivo
6. Alteraçőes rápidas nos níveis de PSA săo motivo para a realizaçăo de biopsia; ~70% dos casos terăo cura
7. Diferencial do PSA em Níveis Elevados
a. Hipertrofia Prostática Benigna
b. Prostatite / Abscesso
c. Infarto da Próstata
d. Carcinoma da Próstata
8. Níveis Séricos de PSA Livre
a. Pacientes portadores de câncer de próstata tendem a apresentar níveis séricos de PSA livre inferiores aos observados em pacientes com HPB
b. Em pacientes com glândula dilatada, o PSA livre em proporçăo < 23,4% levou ŕ detecçăo de 90% dos casos de câncer
c. O uso do PSA livre neste estudo eliminou ~ 30% de biopsias desnecessárias
E. Histologia
1. O sistema de Gleason é atualmente padrăo
2. O patologista avalia duas regiőes da amostra, a de maior diferenciaçăo e a de
menor diferenciaçăo
3. Atribui um escore para avaliar a diferenciaçăo entre a área 1 (maior diferenciaçăo) e a área 5 (menor diferenciaçăo)
4. Os escores săo somados (total de 2 - 10)
F. Estadiamentoa. Os tumores mais diferenciados (os do escore menor) apresentam melhor evoluçăo
b. Os tumores de grau elevado (năo diferenciados; escore elevado de Gleason) apresentam prognóstico muito desfavorável
1. Estágio A1 - CA microscópico in situ, ausęncia de sintomas clínicos (doença descoberta acidentalmente)
2. Estágio A2 - várias áreas dentro da glândula, escore de Gleason > 4
3. Estágio B1 - tumor palpável macroscópico < 1,5 cm
4. Estágio B2 - tumor palpável macroscópico > 1,5 cm
5. Estágio C1 - tumor com extensăo além da cápsula prostática, sem fixaçăo ŕ parede pélvica
6. Estágio C2 - tumor com extensăo além da cápsula prostática, fixado ŕ parede pélvica
7. Estágio D1 - doença metastática com menos de 3 linfonodos pélvicos
G. Tratamento8. Estágio D2 - doença metastática com mais de 3 linfonodos pélvicos
1. Doença localizada (A e B)
a. Prostatectomia radical poupadora de terminaçőes nervosas (mortalidade de 1-2%; impotęncia em 25% dos casos; incontinęncia em 60% dos casos)
b. Irradiaçăo de raio externo (mortalidade de 0,5%; impotęncia de ~25%; incontinęncia de ~40%)
c. Ambas as modalidades causam também lesăo retal, incontinęncia urinária e/ou estrutura
d. Cirurgia pode reduzir a doença metastática em ~50%
e. Doença localizada de grau baixo: tratamento conservador (principalmente se o tempo de vida esperado for inferior a 10 anos)
f. Na doença localizada de grau elevado (3) a taxa de sobrevida de 10 anos é de 34%. Nesses casos a doença deve ser tratada
g. Em geral os casos com escore de Gleason > 5 devem ser tratados de forma mais agressiva
h. Detecçăo de tumores em estágio inicial através da triagem com base nos níveis de PSA pode permitir a realizaçăo de cirurgias mais simples e seguras
2. Estágios C e D
a. O papel reservado ŕ cirurgia (apenas alívio sintomático)
b. Antagonismo ŕ testosterona
c. Radioterapia
d. Orquiectomia - depleçăo androgęnica
e. Radioisótopo de estrôncio para o alívio da dor óssea
f. Quimioterapia convencional é ineficaz
3. Terapia Hormonal
a. A base da terapia para doença disseminada
b. Leuprolida, Groserelina - agonistas GnRH, tăo eficazes quanto o Dietilstilbestrol (DES)
c. Esses agentes săo freqüentemente utilizados em combinaçăo com bloqueadores do receptor da diidrotestosterona (DHT)
d. Flutamida (Eulexin®) - bloqueia a ligaçăo de DHT a receptores, quando administrada por via oral em dose de 250 tręs vezes ao dia
e. Bicalutamida (Casodex®) - similar ŕ flutamida mas administrada uma vez por dia (50 mg por via oral ao dia)
f. Finasterida - inibiçăo da 5a-redutase (enzima necessária para a formaçăo de diidrotestosterona)
g. Estrogęnios - dietilstilbestrol (DES) ŕs vezes săo utilizados
h. ~85% dos pacientes apresentam respostas objetivos
i. Efeitos colaterais (> 90%): ginecomastia, perda da libido, perda da funçăo erétil
j. Dados sobre mortalidade ainda năo disponíveis
4. Espera sob Observaçăo
a. Geralmente no caso de homens com expectativa de vida < 10 anos
b. Geralmente no caso de tumores de grau baixo (Escore de Gleason < 5
5. Outros Agentes
a. Suramin - agente antifator do crescimento
b. Irradiaçăo de raio externo
c. Corticosteróides administrados em doses elevadas no tratamento da compressăo da medula espinhal
d. Paclitaxil (Taxol) ou outro tipo de quimioterapia (por exemplo, mitoxantrona)
e. Retinóides
f. Interferons
6. Doença Recorrente
a. Geralmente detectada através da constataçăo de elevaçăo dos níveis de PSA e/ou PAP
b. A radioterapia pode ser útil no tratamento de doença recorrente localizada
c. A terapia hormonal para doença disseminada
7. Câncer de Próstata Resistente a Terapia Hormonal
a. A maior parte dos casos de câncer de próstata săo muito sensíveis a androgęnios no início
b. A suspensăo do tratamento com androgęnios resulta em apoptose das células cancerosas prostáticas
c. Finalmente muitos tumores tornam-se independentes de androgęnios, geralmente após 12-18 meses
d. A maior parte dos tumores independentes de androgęnios expressam elevados níveis de receptores de androgęnios
e. Ao redor de 50% dos receptores de androgęnios nos tumores independentes de androgęnios sofrem mutaçőes
f. As mutaçőes dos receptores de androgęnios podem deixar o receptor ativo mesmo na ausęncia de ligandos
g. Ao contrário do que acontece no tratamento do câncer de mama, uma segunda terapia hormonal năo está associada a resposta
H. Avaliaçőes de Acompanhamento
1. Dependem em certa medida dos estágios, principalmente em termos da freqüęncia das avaliaçőes
2. O exame de toque retal e os marcadores tumorais séricos (inclusive o PSA e o PAP)
a. Os níveis de PSA e de fosfatase ácida (PAP) mensurados para acompanhar a resposta e recorręncia da doença
b. ~5% dos casos com câncer de próstata localizado apresentam elevaçăo dos níveis de PSA de 3 a 5 anos após prostatectomia radical
3. Tomografias ósseas realizadas a cada 3-12 meses, dependendo do estágio do câncer
4. Avaliaçăo de linfonodos regionais (Estágios C e D): 1 e 3 anos ou conforme indicado clinicamente
5. Mensuraçăo do volume prostático
6. Biopsia - Estágios A/B e C: 18 - 24 meses após radiaçăo ou conforme clinicamente indicado
7. Avaliaçăo do trato urinário superior conforme indicado clinicamente, principalmente na presença de hidronefrose
I. Prognóstico em Doença Clinicamente Localizada
1. Escores de Gleason < 5: expectativa de vida normal
2. Escores de Gleason 5-7: reduçăo de ~4,5 anos na expectativa de vida
3. Escores de Gleason 8-10: reduçăo de ~ 7 anos na expectativa de vida
4. Volume do tumor < 20 cm3 geralmente permanece assintomático
Dr James R. Gray radioterapęuta. Trabalha em associaçăo com o Centro Médico Centennial de Columbia e o Centro do Câncer Sarah Cannon, no Tennessee.